Entenda por que o diagnóstico tardio da AME ainda preocupa muitas famílias, mesmo com a ampliação do Teste do Pezinho.
Em um mundo onde cada movimento é uma conquista, a jornada de uma criança com Atrofia Muscular Espinhal (AME) é marcada por desafios que transcendem o corpo e tocam o coração. A AME é uma condição genética rara que afeta os neurônios motores, causando fraqueza e atrofia muscular. Ela é causada por uma mutação no gene SMN1, que é responsável pela produção de uma proteína essencial para a saúde dos neurônios motores. Sem essa proteína, os neurônios motores morrem, levando à fraqueza muscular progressiva.
Esta entrevista destaca os obstáculos enfrentados por quem convive com a AME e a luta para acessar medicações vitais como o Spinraza, Risdiplam e Zolgensma, enfatizando a necessidade de políticas públicas mais eficazes e inclusivas no Sistema Único de Saúde (SUS).
Boa leitura!
Contexto da Atrofia Muscular Espinhal no país
No Brasil, apesar dos avanços na saúde pública para a detecção precoce, como a inclusão da AME no Teste do Pezinho, famílias ainda enfrentam o diagnóstico tardio e dificuldades de acesso a tratamentos essenciais.
A AME, uma condição neurodegenerativa que ocorre em 1 de cada 10 mil nascimentos, afeta mais de 1.525 pessoas no Brasil, segundo dados do Instituto Nacional da Atrofia Muscular Espinhal (Iname) . Essa condição afeta toda a família. Mães e pais precisam se adaptar a uma nova realidade, muitas vezes deixando de trabalhar para cuidar da criança com AME. Além disso, o custo do tratamento é uma barreira para a maioria das famílias.
Embora seja uma doença rara, o Brasil, por ser um país de grande população, registra um número significativo de nascimentos de bebês com AME anualmente — aproximadamente 300, considerando a incidência estimada em nascidos vivos nas estatísticas mais recentes. Adicionalmente, a quantidade de pessoas vivendo com AME atualmente é ainda mais expressivo — mais de 2 mil, com base na prevalência estimada para a população.
Os desafios do diagnóstico tardio da AME
Continuando a discussão sobre os desafios de quem vive com AME, além das barreiras burocráticas e do custo proibitivo do tratamento, muitas famílias ainda enfrentam a dolorosa realidade do diagnóstico tardio da doença, como no caso de Viviane Nezotto Devechi e Suzana Marcília, que são as mães do Rafinha, diagnosticado com a AME tipo II quando ele já tinha um ano e um mês de idade.
“O diagnóstico foi um processo bem chato. Notamos que algo estava errado quando ele tinha 6 meses. Passamos meses levando ele numa pediatra que nos dizia que era preguiça dele, ou que a culpa era nossa, por não estar estimulando direito. Então mudamos de médico algumas vezes”, conta a mãe Viviane Devechi. Ela fez fertilização in vitro com sêmen de um banco internacional, o que significa que o doador possuía a mesma falha genética de Viviane.
“Depois que passamos por um neurologista, que pediu o exame de eletroneuromiografia, fomos encaminhadas para o Hospital de Clínicas da Unicamp, em Campinas. Nós fizemos um exame genético específico para AME, e 15 dias depois veio o resultado positivo para AME tipo II”, recorda Viviane Devechi, que no mesmo dia iniciou o tratamento do filho com o Spinraza.
Direitos e acesso ao tratamento no Brasil
A advogada especializada Viviane Guimarães, consultora jurídica da AAME e da DONEM, explica que pacientes com AME possuem todos os direitos assegurados na Constituição Federal, como direito à vida, saúde, educação, transporte, lazer, dentre outros. Em resumo, embora as pessoas com AME tenham direitos garantidos por leis, a realidade é que muitas ainda enfrentam obstáculos significativos para acessar o tratamento adequado.
“Com relação ao direito à saúde, o paciente com AME tem direito ao diagnóstico precoce, a assistência médica integral, ao tratamento medicamentoso com os remédios que fazem parte da lista básica do SUS, a nutrição adequada, apoio psicológico para si e seus familiares, atendimento prioritário, assistência terapêutica multidisciplinar, são exemplos de uma gama variada de direitos”, aponta Guimarães.
A advogada explica também o papel dos planos de saúde. “Os planos de saúde também devem oferecer os tratamentos prescritos pelo médico dos pacientes com AME e não podem negar a contratação de quaisquer serviços por eles oferecidos, sob pena de prática de discriminação, atualmente com penalidades importantes no Estatuto da Pessoa com Deficiência – Lei Brasileira de Inclusão de nº 13.146/15 , alerta Viviane Guimarães.
Desafios legais de famílias que buscam tratamento
No Brasil, há três medicamentos de altíssimo custo para atrofia muscular espinhal: Spinraza, Risdiplam e Zolgensma. Esses medicamentos estão incorporados ao SUS, porém o Zolgensma só é fornecido para a AME tipo I, até 6 meses de idade, e sem o uso permanente da ventilação mecânica invasiva. Já o Spinraza e o Risdiplam são autorizados para pacientes com AME tipo I e II. A AME tipo III, segundo a advogada, não foi beneficiada com nenhum desses tratamentos.
Os planos de saúde também devem fornecer os medicamentos, da mesma forma preconizada pelo SUS.
“Acontece que, vários médicos especialistas em atrofia muscular espinhal, com base nos atuais estudos científicos – o que chamamos de Medicina Baseada em Evidência –, prescrevem o uso do Spinraza e Risdiplam para AME tipo III e Zolgensma para AME tipo II ou pacientes com AME tipo I fora dos parâmetros estabelecidos pelo SUS”, detalha a consultora jurídica.
“Porém esses pacientes não conseguem receber os remédios, de modo que é preciso interpor uma ação judicial para ter reconhecido o seu direito ao tratamento com o fármaco recomendado pelo especialista”, completa a jurista.
Outro grande desafio enfrentado por quem preenche os requisitos para receber os remédios já autorizados é que, na grande maioria dos casos, os pedidos administrativos junto ao SUS e Plano de Saúde são negados, sob várias e infundadas justificativas, fazendo com que pacientes elegíveis ao medicamento tenham que entrar com uma ação judicial.
Ações Jurídicas quando o acesso é negado ou adiado
Em caso de recusa ou atraso na entrega de medicamentos, a recomendação é aconselhável consultar um advogado especializado em doenças raras para uma ação judicial adequada e assertiva. “O direito dos raros têm muitas particularidades que passam despercebidas ao advogado não especialista. Não se pode aventurar quando a demanda é sobre doenças raras, é realmente uma luta contra o tempo, cada minuto importa, cada detalhe faz a diferença”, alerta a advogada Viviane Guimarães.
Muitas famílias acreditam que somente o remédio resolverá a situação de saúde, quando na realidade é necessário o tratamento integral, com fonoaudiologia, fisioterapia motora, fisioterapia respiratória, terapia ocupacional e entre outras recomendadas pelo médico assistente do paciente.
“Caso o paciente não consiga o acesso pelo SUS ou Plano de Saúde é possível interpor uma ação judicial para autorização de todo o seu tratamento”, diz a advogada Viviane Guimarães, Pós-Graduada em Direito da Saúde e Médico, Direito do Trabalho e Previdenciário, Direito Inclusivo da Pessoa com Deficiência e em Bioética/Biodireito, Especialista em Direito Constitucional.
A luta por tratamento e justiça
De acordo com mãe Viviane Devechi, que trabalha fora enquanto a sua esposa Suzana Marcília fica em casa com o Rafael, hoje com um ano e dois meses, a rotina mudou completamente. São diversos compromissos médicos e duas sessões de fisioterapia por semana em locais diferentes.

“Como nosso filho fica em casa com a Suzana a gente não quis colocar em escolinha, mas agora é ainda mais difícil, porque ele precisa de uma atenção maior. Ele é uma criança que só fica sentada, se cansa e cai, então o tempo todo você tem que colocar ele sentadinho de novo, porque ele não consegue se levantar”, completa.
Viviane Devechi recorda que o medicamento indicado, Zolgensma, foi apresentado como bastante eficaz para garantir uma boa qualidade vida mesmo com a AME. Esse medicamento insere um genoma no DNA do paciente, assim seu organismo passa a produzir naturalmente a proteína SMN, que é imprescindível para as células nervosas.
“Entramos na justiça com uma advogada especializada em trazer esse medicamento, fizemos uma vaquinha online para conseguir o dinheiro da advogada e do hospital (a medicação só é aplicada em hospital particular). Para os honorários médicos e todas as sessões de fisioterapia e consultas médicas, nenhuma instituição nos ajudou”, lamenta Viviane.
Contando com apoio de parentes e amigos, as mães Viviane e Suzana seguem com arrecadação nas redes socais. “Porém não conseguimos alcançar muito com isso, estamos sentindo muita dificuldade em conseguir o apoio de algo conhecido na mídia, políticos então nem se fale… A nossa luta é conseguir dinheiro para dar o melhor tratamento possível para ele. Há uma urgência em se aprovar agora o teste do pezinho ampliado pelo SUS”, completa Viviane.
Para ajudar o Rafinha, existe uma vaquinha online para a compra do medicamento Zolgensma , arcar com os custos do hospital, da equipe médica, de exames e terapias que ele precisa fazer pelo resto da vida. Também possível acompanhar seu Instagram @ameo.rafinha . Quem tem AME tem PRESSA!

Entenda os tipos de Atrofia Muscular Espinhal
A Atrofia Muscular Espinhal 5q (AME) é uma doença genética rara que causa a destruição progressiva das células nervosas do cérebro e da medula espinhal, que controlam os movimentos musculares do corpo, como falar, andar, engolir e respirar. Isso leva a uma fraqueza ou atrofia muscular.
A AME é classificada em 5 tipos (0, I, II, III e IV), de acordo com a idade em que os sintomas se desenvolvem e a gravidade:
Tipo 0 – Forma pré-natal: Sintomas surgem ainda no útero, com o feto apresentando movimento reduzido, fraqueza intensa, ausência de reflexos, paralisia facial, problemas cardíacos, insuficiência respiratória e deformidades articulares ao nascer.
Tipo I – Forma infantil grave: Sintomas surgem nos primeiros 6 meses. As crianças apresentam fraqueza muscular, dificuldades para sustentar a cabeça, sentar sem apoio, engolir (afetando nutrição e crescimento) e problemas respiratórios.
Tipo II – Forma intermediária: Sintomas surgem entre 6 e 18 meses. As crianças apresentam atraso no desenvolvimento, perda de habilidades motoras, dificuldades para sentar, ficar de pé ou caminhar, fraqueza muscular progressiva, tremor nas mãos, escoliose e maior risco de doenças respiratórias.
Tipo III – Forma juvenil moderada: Sintomas surgem entre infância e adolescência. As crianças apresentam dificuldades progressivas para se locomover, ficar de pé e realizar atividades complexas. Este tipo é subdividido em 3a e 3b, baseado na idade de início e capacidade de andar.
Tipo IV – Forma adulta: Sintomas surgem na fase adulta, incluindo fraqueza, fadiga moderada, tremores nos membros. A perda motora é leve e deglutição e respiração são pouco afetadas.
Embora não exista cura para a atrofia muscular espinhal, é possível tratar para atrasar o desenvolvimento da doença e melhorar a qualidade de vida, permitindo que a pessoa tenha autonomia por mais tempo.
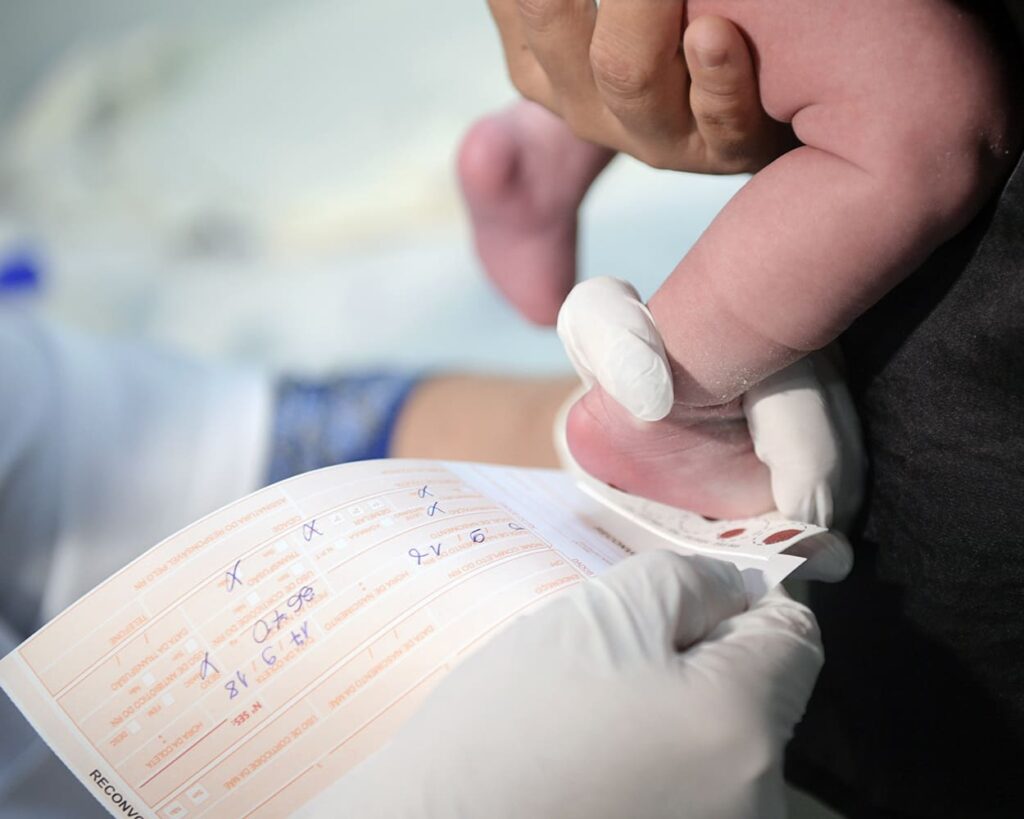
Ampliação do Teste do Pezinho
O Teste do Pezinho é um exame realizado em recém-nascidos para detectar precocemente doenças metabólicas, genéticas e infecciosas que podem afetar o desenvolvimento neuropsicomotor. No entanto, a ampliação prevista na Lei nº 14.154/2021 , é um processo que envolve diversos fatores, como políticas públicas, investimentos em saúde e a capacidade dos laboratórios em todo o país. Porém, muitas unidades federativas ainda têm dificuldades para aplicar até mesmo o exame tradicional com constância.
A implementação da ampliação do teste do pezinho ocorre de forma escalonada, e o Ministério da Saúde é responsável por estabelecer os prazos para cada etapa do processo. No entanto, até o momento, o Ministério da Saúde não definiu prazos claros.
Existem desafios técnicos para a rede de triagem neonatal. Os laboratórios estaduais e municipais precisam estar adequadamente equipados e o pessoal precisa ser treinado para diagnosticar as doenças que serão incorporadas ao exame. Além disso, é necessário estabelecer protocolos claros para o tratamento dos testes positivos.
As 5 etapas da ampliação
1. A primeira etapa da ampliação do teste do pezinho incluirá doenças ligadas ao excesso de fenilalanina, patologias hemoglobínicas e toxoplasmose congênita.
2. A segunda etapa detectará elevação de galactose no sangue e aminoacidopatias, como Fenilcetonúria (PKU), distúrbios do ciclo de ureia e de beta-oxidação de ácidos graxos.
3. A terceira etapa incluirá doenças lisossômicas, como as doenças de Gaucher, Fabry, Pompe e mucopolissacaridose.
4. A quarta etapa abordará imunodeficiências primárias, um grupo de mais de 300 doenças raras decorrentes de defeitos imunológicos, como a síndrome de Wiskott-Aldrich e a agamaglobulinemia ligada ao X.
5. A quinta etapa, focada em doenças neuromusculares, testará também a atrofia muscular espinhal (AME), seguindo a estrutura da lei de ampliação que inclui novas doenças em cada etapa, cada uma voltada para um grupo específico.
Embora a lei esteja sancionada, a implementação total do teste ampliado demandará tempo. Isso sugere que o exame terá abrangência nacional no SUS apenas em alguns anos. A AME, por exemplo, será incluída apenas na última etapa, o que pode justificar o nascimento de crianças com a doença.
AME e o Teste do Pezinho Ampliado
Em conclusão, o teste do pezinho ampliado é um marco na luta contra a Atrofia Muscular Espinhal (AME), que permitirá um diagnóstico precoce beneficiando inúmeras vidas. No entanto, é importante ressaltar que, até o momento, apenas o Distrito Federal e Minas Gerais iniciaram essa triagem.
O teste genético para AME está nas fases finais de implantação, o que significa que levará algum tempo até que todos os estados possam mapear a doença. Até lá, o drama da AME persiste no país. A sociedade segue esperançosa de que, em breve, todos os estados concluam a ampliação desse teste, marcando o fim de uma era de diagnósticos tardios e o início de uma nova fase de esperança e tratamento precoce para todas as pessoas afetadas pela AME.

Editor dos sites Jornalista Inclusivo e Dataverso PCD, além de consultor e gestor de mídias digitais. É jornalista, pós-graduado em Acessibilidade, Diversidade e Inclusão e possui MBA em Gestão Ambiental e Sustentabilidade. Com experiência prévia como repórter, assessor de imprensa, executivo de contas e fotógrafo. É também ativista pelos direitos da pessoa com deficiência e redator nas equipes Dando Flor e Pachamen Editoria.













